Le long et pénible parcours du changement de sexe

Les faits
Disqualifiée fin mars 2012 pour avoir caché sa transsexualité, et ne pas être née de sexe féminin, Jenna Talckova, 23 ans, a tout de même pu concourir à la finale canadienne de l’élection à Miss Univers 2012, le 19 mai.
Les dates
Jenna Talckova déclare s’être sentie femme dès l’âge de quatre ans. La Miss a commencé une hormonothérapie vers quatorze ans et a finalement eu recours à une opération de réassignation génitale à dix-neuf ans.
Bilan
Le concours Miss Univers a changé son règlement suite à la réintégration de Jenna Talckova, et accepte désormais les candidates transsexuelles.
S’il est difficile de connaître les chiffres exacts, certaines études estiment que le transsexualisme (ou transsexualité ou transidentité, lire glossaire ci-dessous) concernerait environ une personne sur 200, les deux sexes confondus. Mais elles n’ont pas toutes recours à une transition de genre «complète» (avec réassignation génitale). Si l’on ne dispose pas de chiffres précis pour la Suisse, on sait qu’aux Etats-Unis une personne sur 1300 se soumet à une telle intervention.
Pas un trouble psychiatrique
Les causes exactes du transsexualisme restent inconnues. Pendant longtemps on les a réduites à un problème d’ordre mental et familial. Les scientifiques évoquent aujourd’hui des pistes biologiques, génétiques et embryologiques. L'Organisation mondiale de la santé (OMS) n’en est toutefois pas encore là. «Elle définit en effet encore le transsexualisme comme "un trouble mental", soit comme trouble de l’identité de genre, regrette le Dr Francesco Bianchi-Demicheli, sexologue responsable de la Consultation de gynécologie psychosomatique et de médecine sexuelle des Hôpitaux universitaires de Genève (HUG). Or, l’unique problème psychique du transsexuel, c’est la souffrance physique, mentale et sociale due au désir de vivre, de se comporter et d'être accepté en tant que personne appartenant au sexe opposé. Car il se sent en inadéquation totale avec son sexe biologique.»
Manifestations dès l’enfance
La transsexualité, aussi appelée dysphorie de genre, peut se manifester dès l’âge de trois ans. C’est alors en effet que les enfants se définissent eux-mêmes garçon ou fille. «Si l’enfant souffre durablement, persiste à se sentir mal dans son corps, à le rejeter et à jouer un rôle différent de son sexe, il faut alors se poser la question de latranssexualité, et lui proposer un accompagnement psychologique», note le Dr Bianchi-Demicheli.
La prise en charge médicale, jusqu’au changement de sexe chirurgical (la réassignation génitale), débute bien plus tard, avec des pratiques et législations fort diverses selon les pays. Pour voir l’intervention chirurgicale remboursée, en Suisse, il faut théoriquement (lire encadré: Exigences et délais contestables) avoir 25 ans révolus. Mais la chirurgie n’intervient qu’après un long parcours, accompagné dans les hôpitaux publics universitaires d’une équipe médicale pluridisciplinaire, constituée d’un endocrinologue (spécialiste des hormones), d’un psychiatre et d’un chirurgien.
Côté romand, la prise en charge, opération incluse, peut notamment s’effectuer au Centre hospitalier universitaire vaudois (CHUV), à Lausanne, et aux Hôpitaux universitaires de Genève (HUG). A noter qu’il est possible aussi d’être suivi par des prestataires privés (endocrinologues, psychologues, psychiatres). Mais l’opération ne sera remboursée par l’assurance-maladie de base que si elle est effectuée dans un hôpital public suisse. Quant aux assurances complémentaires, la plupart ne couvrent pas les traitements hormonaux, ni les interventions chirurgicales.
Variations du développement sexuel: l’intersexualité
Le public confond encore transidentité et variations du développement sexuel (intersexualité ou intersexuation). Ces dernières peuvent apparaître chez le nouveau-né par des malformations des organes sexuels rendant impossible de lui attribuer un sexe sans examens internes préalables, ou par des organes sexuels atypiques (par exemple de par leur taille) ou apparemment absents. Cette variation du développement peut se révéler plus tard, à l’âge adulte (stérilité) ou à l’adolescence –comme les cas de testicules dits féminisants où un garçon né avec des testicules fonctionnels et des chromosomes masculins (XY), se développe sous l’apparence d’une femme.
Les causes de ces variations sont multiples: mutations génétiques, problème hormonal maternel et changements hormonaux dus à des substances chimiques toxiques (fertilisants, crèmes solaires, etc.) notamment.
«Jusqu’en 2005, on opérait les petits enfants pour faire correspondre au plus vite leur apparence au sexe attribué à la naissance, note le Dr Blaise Meyrat, médecin adjoint en chirurgie pédiatrique au CHUV. Aujourd’hui, sauf si des raisons médicales l’imposent avant, nous attendons qu’il ait l’âge de choisir une intervention lui-même. Même si, légalement en Suisse, il faut assigner un sexe à l’enfant jusqu’à son troisième jour. Ce choix n’est donc pas toujours définitif.»
Les étapes de la transition médicale
«Actuellement au CHUV, où ces interventions se pratiquent depuis sept ans, le processus débute en moyenne deux ans avant l’intervention chirurgicale et comprend quatre étapes», explique le Dr Olivier Bauquis, chirurgien spécialiste en réassignation sexuelle au Service de chirurgie plastique et reconstructive. Le patient est dans un premier temps suivi par un psychiatre.
Cette période diagnostique (théoriquement de deux ans pour une prise en charge par l’assurance de base,lire encadré) vise avant tout à éliminer des psychoses qui pourraient être à l’origine de l’envie de changer de sexe, et à déterminer la détresse liée à la dysphorie de genre, quand elle est présente. De plus, ce suivi permet de clarifier les attentes de la personne, de lui expliquer les options médicales et chirurgicales et leurs implications, ainsi que de traiter d’éventuelles dépressions et idées suicidaires, très fréquentes chez les transsexuels.
Ensuite, le candidat devra expérimenter la vie du sexe tant désiré au quotidien –chez lui, en famille, avec ses amis et à l’extérieur, au travail, et cela pendant au moins un an.
«Cette étape d’expérimentation, encore obligatoire chez certains prestataires comme le CHUV, tend à perdre de son importance. Il faut être souple en la matière en tenant compte de la personne et de son contexte de vie, de son entourage privé et professionnel», note Niels Rebetez, intervenant en conseil et orientation à la Fondation Agnodice, qui informe et conseille les personnes ayant une identité de genre atypique.
Assurances maladie
Exigences et délais contestables
«L’exigence des caisses maladie d’avoir 25 ans révolus pour pouvoir bénéficier d’une réassignation génitale ne repose sur aucune loi ni jurisprudence récente, et elle est contraire aux recommandations de prise en charge précoce, préconisée dans les standards de l’Association mondiale des professionnels pour la santé transgenre», note Niels Rebetez, qui encourage les plus jeunes désirant effectuer une telle intervention à exiger qu’on respecte leurs droits.
Le Dr Olivier Bauquis est également favorable à un assouplissement de la pratique et à une prise en charge précoce des personnes trans dès 18 ans révolus, telle que pratiquée dans un certain nombre de pays du globe. Car on sait aujourd’hui qu’y procéder le plus tôt possible permet une meilleure adaptation et intégration professionnelle, sociale et affective.
Jugement européen
L’obligation, par les caisses maladie, d’avoir à suivre systématiquement deux ans de psychothérapie avant une réassignation chirurgicale pour pouvoir être remboursé a été condamnée par un jugement de la Cour européenne des droits de l’homme en 2009. Les assureurs maladie doivent donc apprécier individuellement la prise en charge de chaque changement de sexe. Aujourd’hui, grâce à la jurisprudence, les caisses pratiquent généralement ainsi, mais les abus sont encore fréquents. Le Tribunal fédéral (TF, arrêt de septembre 2010), avait notamment révisé un arrêt de l’ancien Tribunal fédéral des assurances (TFA) suite au jugement de la Cour européenne: il avait donné raison à une caisse maladie ayant refusé la prise en charge des frais d’un changement de sexe parce que la patiente n’avait pas encore terminé ses deux ans de thérapie au moment de son opération.
Hormonothérapie: effets plus ou moins rapides
Lorsque le psychiatre juge que le patient est prêt et qu’il n’y a pas de contre-indications (risque d’accident cardiovasculaire, obésité, diabète sévère, hypertension, etc.), l’hormonothérapie peut débuter. Prescrit par un endocrinologue, le traitement consiste à donner des hormones masculines (testostérone) à un homme trans (femme désirant devenir homme), ou féminines (œstrogènes et antiandrogènes) à une femme trans (homme désirant devenir femme).
Les effets se déploient plus ou moins vite et sont comparables à ceux de la puberté: changement de la voix, augmentation de la taille du clitoris, augmentation de la pilosité faciale et corporelle, arrêt des menstruations, etc. chez les hommes trans; croissance des seins, baisse de la fonction érectile, atrophie testiculaire, etc. chez les femmes trans.
Certaines de ces modifications, telles le changement de pilosité ou de voix et l’arrêt des menstruations, se produisent dans les 3 à 6 premiers mois après le début du traitement. Et la plupart des changements physiques ont lieu au cours des deux premières années. Toutefois, le degré de changement et le temps exact d’apparition des effets peuvent varier considérablement. Une hormonothérapie de longue durée peut entraîner l’atrophie des ovaires et des testicules et conduire à la stérilité, parfois de manière définitive.
Les hommes trans peuvent demander l’ablation des seins (mastectomie) au début de la prise d’hormones. Quant aux femmes trans désirant une augmentation mammaire chirurgicale, ils doivent attendre que la taille des seins se soit bien stabilisée.
«Certains se satisfont de ces changements ou de l’hormonothérapie, qui améliorent déjà leur qualité de vie sans opération», note le Dr Olivier Bauquis, chirurgien spécialiste en réassignation sexuelle au CHUV. D’autres vont jusqu’à la dernière étape: la réassignation génitale.» Les femmes trans auront recours à une vaginoplastie et les hommes trans à une phalloplastie (lire encadré ci-dessous).
Très délicates, ces opérations comportent des risques durant et après l’intervention, d’où l’importance de choisir un chirurgien expérimenté et de proximité. «Je vois régulièrement des patients qui reviennent de l’étranger avec des complications qui nécessitent une hospitalisation en Suisse», déplore le Dr Bauquis.
Changement d’état-civil
Pour changer d’état-civil dans le cadre d’une transition de genre, il faut en général une attestation du psychothérapeute et une autre du chirurgien prouvant que la personne a subi une stérilisation chirurgicale irréversible. Une pratique contre laquelle l’Office fédéral de l’état civil s’est prononcé dans un avis de droit, en février 2012. Il estime que le changement d’état civil doit pouvoir se faire sans stérilisation définitive. Si un juge cantonal ne l’accordait pas, l’OFEC pourrait donc, le cas échéant, recourir contre cette décision. Car chaque personne a le droit de décider librement si elle veut ou non suivre une thérapie hormonale ou effectuer une opération, sans ingérence de la part de l’Etat.
Le droit à l’intégrité physique, c’est-à-dire au respect de son corps, fait partie des droits humains et s’applique aussi aux personnes trans. D’ailleurs, en Suisse de plus en plus de décisions de justice vont dans ce sens. La Cour suprême du canton de Zurich a rendu en février 2011 une décision autorisant un changement de sexe sans opération, tout comme le Tribunal régional du Jura bernois-Seeland dans un jugement en juin 2012. Le Tribunal de première instance de Porrentruy et le Tribunal régional de Berne-Mittelland sont allés encore plus loin, autorisant dans deux décisions, en juillet et septembre 2012, un changement d’état civil sans opération génitale ni preuve de stérilité.
Pour en savoir plus: http://www.transgender-network.ch
Une véritable renaissance
Après la vaginoplastie, et si la patiente suit bien les indications postopératoires (notamment des exercices ou rapports sexuels réguliers pour préserver l’espace créé pour accueillir le vagin), un partenaire sexuel peut ne pas s’apercevoir de la transformation subie. Il est cependant conseillé de l’en informer.
La vie sexuelle d’un homme trans est plus difficile. Il ne peut éjaculer et doit, pour avoir une érection, actionner une prothèse pénienne avec une pompe, dissimulée dans l’un des testicules reconstruits. Quant à l’apparence de la prothèse, elle reste différente de celle d’un phallus naturel.
Les hommes et femmes trans peuvent l’un et l’autre ressentir le plaisir sexuel, mais n’ont plus la possibilité de procréer après une réassignation génitale. «Les patients ayant subi une réassignation génitale vivent une véritable renaissance et je n’ai pas rencontré de personnes qui regrettent leur changement de sexe», constate le Dr Bauquis.
Se faire opérer pour changer de sexe
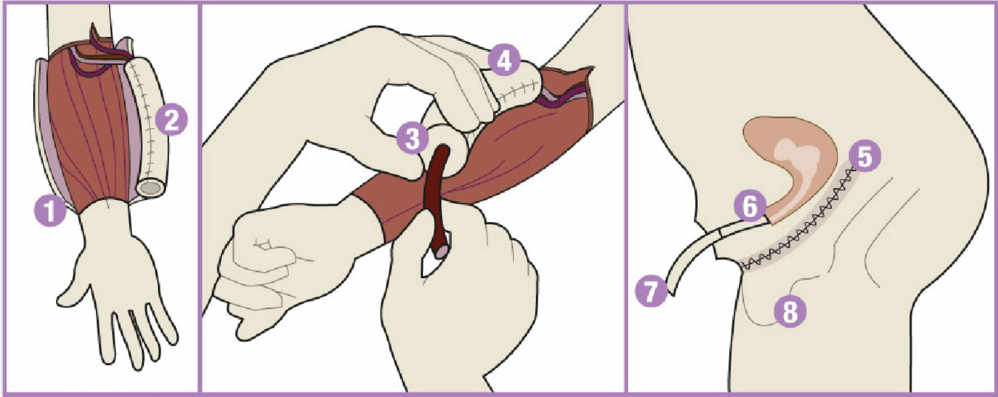
Phalloplastie
Opération pour les femmes voulant devenir des hommes. Des tissus de l'avant-bras permettent de construire le pénis.
- Une partie de la peau de l'avant-bras est roulée vers l'intérieur pour former l'urètre.
- Une autre partie de la peau est roulée vers l'extérieur pour fabriquer la peau du pénis.
- Le pénis est fabriqué sur l'avant-bras pour qu'il reste relié à la circulation sanguine.
- Avant de prélever le pénis préfabriqué, pour le greffer dans la région pubienne, on introduit un cathéter.
- Suture du vagin.
- Urètre fabriqué avec les petites lèvres pour faire la jonction entre l'urètre existant et celui, artificiel, du lambeau.
- Urètre du pénis fabriqué avec le lambeau de l'avant-bras.
- Grandes lèvres transformées en scrotum où seront insérées les prothèses testiculaires.
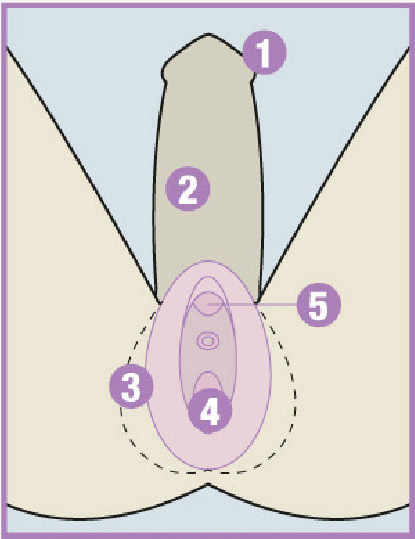
Vaginoplastie
Opération pour les hommes voulant devenir des femmes. L'intervention consiste à transformer le pénis en vagin.
- Le gland est coupé, une partie servira à fabriquer le clitoris.
- On retire les corps caverneux du pénis et on le retourne à l'intérieur pour créer des parois du vagin.
- On créé les petites et les grandes lèvres avec le scrotum.
- Vagin.
- Clitoris.
_________
Glossaire*
- On parle de transidentité, de transsexualisme ou de transsexualité pour les personnes ayant une identité de genre non conforme à leur sexe de naissance. Il ne s’agit pas d’un choix, mais du sentiment d'être né dans le mauvais corps à la naissance, dès l’enfance en général: on naît avec un corps clairement masculin ou clairement féminin, mais on s’identifie à l’autre genre, ou se situe entre les deux ou à la fois dans l’un et dans l’autre.
- Beaucoup de personnes rejettent le mot «transsexualité» ou «transsexuel(le)», parce que l’identité de genre n’a rien à voir avec la sexualité et parce que ces termes renvoient souvent à la psychiatrie qui considère encore le fait d’être trans comme un trouble mental. Ils utilisent ainsi le terme de «trans». Ce terme, ou le mot «transgenre», désigne parfois aussi les personnes qui ne souhaitent que peu ou pas du tout de mesures médicales (opération de réassignation génitale, hormonothérapie).
- Femme trans: personne née de sexe masculin mais qui s’identifie comme femme.
- Homme trans: personne née de sexe féminin mais qui s’identifie comme homme.
- Transvesti(e) / crossdresser: personne qui adopte, la plupart du temps épisodiquement, un code vestimentaire et un rôle socio-sexuel qui diffèrent de son sexe de naissance. Une grande partie des personnes transvesties vit au quotidien dans le genre qui correspond à leur sexe biologique.
La transidentité n’a rien à voir avec:
- La sexualité.
- L’orientation sexuelle, c’est-à-dire l’attirance sexuelle qu’a une personne pour d’autres personnes. Une personne trans peut tout aussi bien être lesbienne, gay, bisexuelle ou hétérosexuelle que toute autre personne.
- L’intersexuation/variation du développement sexuel: une personne intersexuée est une personne qui ne peut être assignée, selon les critères bio-médicaux actuels, clairement comme garçon/homme ou fille/femme.
*Source : http://www.transgender-network.ch
_________
Pour en savoir plus
La chirurgie de réassignation sexuelle dans le cadre des troubles de l’identité de genre

Les douleurs sexuelles, parlons-en!
"Cerveau, sexe et amour", dʹAurore Malet-Karas, docteure en neurosciences cognitives et sexologue
Sarah Caillet-Bois, parler de sexualité après un cancer
Coup de coeur: un bébé né après une transposition utérine

Urétrite (homme)
L'urétrite est une inflammation de l'urètre avec un écoulement anormal par le pénis. C'est la manifestation la plus fréquente d’une infection sexuellement transmise (IST) chez l’homme.