Infertilité : traitements possibles

1. La stimulation ovarienne avec ou sans insémination intra-utérine (IIU) par le sperme du conjoint (IAC)
Un article de l'Unité de médecine de la reproduction |
La stimulation ovarienne permet de palier à une faiblesse du signal ovulatoire (signal hormonal).Elle est effectuée par la prise de médicaments per os (Clomid) et/ou d’injections de gonadotrophines (Gonal-F, Puregon, Menopur, Merional, etc.). Des contrôles réguliers avec échographies et dosages hormonaux visent à ajuster la dose de stimulation reçue afin de limiter le risque de grossesse multiple (jumeaux) et d’effectuer le déclenchement de l’ovulation au moment opportun.
L’insémination (IIU) est effectuée après le déclenchement de l’ovulation. Une fois que le jour et l'heure de l'insémination ont été fixés par le médecin responsable, le laboratoire d'andrologie (LABR) donne un rendez-vous au conjoint pour le prélèvement de sperme (par masturbation) une à deux heures avant l'insémination. Le sperme doit être préparé au laboratoire pour en isoler les spermatozoïdes mobiles et éliminer le plasma séminal. L'insémination est réalisée par un médecin, alors que la patiente est en position gynécologique.
L'insémination, en principe indolore, consiste à introduire la suspension de spermatozoïdes dans l'utérus au moyen d'un cathéter souple. Si l’IIU n’est pas nécessaire (bonne qualité de sperme), le couple aura des rapports après le déclenchement de l’ovulation. Dans des cas rares les IIU peuvent être effectuées en cycle spontané.
2. L'insémination artificielle avec sperme de donneur (IAD)
L'insémination avec sperme de donneur est effectuée en cycle spontané ou stimulé, ceci étant déterminé de la même façon que pour les IAC. Le sperme, qui est conservé à -196°C sous forme de paillettes, est décongelé une heure et demie avant l'insémination. Il est soumis à une préparation semblable à celle qui est utilisée pour le sperme frais. La procédure d'insémination est également identique à celle décrite pour les IAC.
Le donneur est choisi par un médecin de l’UMR de manière à correspondre au plus proche des caractéristiques du conjoint. Les éléments pris en compte sont la taille, la couleur des cheveux, des yeux et de la peau, ainsi que le groupe sanguin. Une mise en quarantaine du sperme congelé permet de s'assurer que le donneur n'est porteur d’aucun germe sexuellement transmissible, tel que le virus du SIDA, ceux de l'hépatite B et C, le cytomégalovirus.
Les indications à l’IAD peuvent être l’azoospermie (absence de spermatozoïde) dans le sperme éjaculé et dans des biopsies testiculaires, l’échec d'autres traitements de l'infertilité masculine (ICSI) ou le risque de transmission d'une maladie.
3. La fécondation in vitro et le transfert d'embryons (FIVETE)
La FIVETE est une technique qui consiste à ponctionner les follicules ovariens, à isoler les œufs (ovocytes) et à les mettre en présence de spermatozoïdes (du conjoint ou d'un donneur). Après une incubation de 16-20 h, les ovocytes imprégnés du sperme sont identifiés. Parmi ceux-ci, 1 à 2 ovocytes imprégnés sont mis en culture en vue du transfert d'embryons frais. Selon la loi Suisse, trois embryons au maximum peuvent être transférés. Cependant, afin d’éviter les risques et les complications qu’engendrent les grossesses de triplés, nous nous limitons en règle générale à transférer au maximum 2 embryons. Les ovocytes imprégnés surnuméraires sont immédiatement cryoconservés pour une utilisation ultérieure, en accord avec la loi Suisse.
L'injection intra-cytoplasmique d'un spermatozoïde (ICSI) est une technique spéciale de la fécondation in vitro indiquée dans les cas d’infertilité masculine. Dans ce cas, un spermatozoïde est injecté directement dans un ovocyte. Les spermatozoïdes peuvent provenir d`un éjaculat ou d'un prélèvement micro-chirurgical de spermatozoïdes dans l'épididyme (MESA) ou dans le testicule (TESE).
Les indications pour une FIVETE sont l’infertilité tubaire, l’infertilité inexpliquée et l’endométriose sévère ou les cas où tous les autres traitements ont échoués; l’indication principale pour une ICSI est l’infertilité d'origine masculine.
Plus d`informations et des photos illustrant les différentes étapes du traitement se trouvent dans le chapitre «Le cycle FIV».
4. L'intra-cytoplasmic sperm injection (ICSI)
L'injection intra-cytoplasmique d'un spermatozoïde a été développée à l'Université Libre de Bruxelles dans le Centre du Professeur A.C. Van Steirteghem par le docteur G. Palermo. Utilisée chez l'homme pour la première fois en 1991-1992, elle est aujourd'hui appliquée par tous les Centres de PMA du monde entier. Elle permet d'améliorer les taux de fécondation et de grossesse chez les patients présentant une hypofertilité d'origine masculine.
Réalisée à l'aide de micromanipulateurs sous contrôle microscopique, l'ICSI nécessite une longue expertise. Un spermatozoïde mobile et d'aspect morphologique normal est sélectionné, puis immobilisé par fracture du flagelle. L'ovocyte préalablement débarrassé des cellules nourricières qui l'entourent est à son tour fixé à une micropipette de maintien. La pipette d'injection contenant le spermatozoïde est alors introduite dans l'ovocyte, et après s'être assuré que la membrane de l'ovocyte est bien percée, le spermatozoïde est délicatement déposé, puis la pipette est retirée.
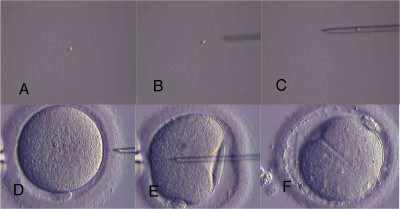
Séquence d'une ICSI
A. Identification du spermatozoïde, B. Rupture du flagelle, C. Aspiration dans la pipette,
D. Approche de l'ovocyte, E. Insertion de la pipette et rupture de l'oolemme, F. Insertion du spermatozoïde.
La déformation de l’ovocyte (photos E et F) est un «bon signe» de sa qualité parce que cela montre que l’oolemme est résistant.
5. L'éclosion assistée (Hatching)
L'éclosion assistée est une technique utilisée dans les cas où, suite à des échecs d'implantation répétés, un défaut d'éclosion embryonnaire est suspecté. Ce défaut impossible à prévoir se manifeste par une incapacité de l'embryon à briser sa coquille ou zone pellucide qui l'entoure et donc par une incapacité à entrer en contact avec la muqueuse utérine pour s'y implanter. L'éclosion de l'embryon peur être facilitée artificiellement en créant une brèche dans la zone pellucide à l'aide d'un faisceau laser microscopique.
L'indication à pratiquer une éclosion assistée sera discutée avec votre médecin traitant. Elle requiert obligatoirement l'utilisation concomitante de médicaments (antibiotiques et corticoïdes).
Indications : échecs de nidation répétés suite au transfert d'embryons de bonne qualité, zone pellucide épaisse.
6. La culture prolongée
Certains centres proposent des transferts d'embryons au stade de blastocyste, c’est-à-dire 5 à 6 jours après la récolte d'ovocytes. Au cours de cette période de culture, il est ainsi possible:
- de sélectionner les embryons au stade de blastocyste au jour 5 ou 6
- d'attendre une meilleure synchronisation entre l'endomètre et l'embryon
- de renoncer à transférer des embryons non viables
Indications: échecs de nidation répétés suite au transfert d'embryons de bonne qualité
Cette technique pleine d’espoir permet de choisir les meilleurs embryons pour le transfert frais. Bien appliquée, cette approche permet de réduire le nombre d’embryons transférés sans réduire les taux de grossesse. En Belgique, une incitation financière (cycle remboursé pour le transfert d'un seul embryon) a permis de remarquables progrès dans les critères de sélection et la réduction des grossesses multiples. C’est également au stade d'embryon à 4 et 8 cellules ou au stade de blastocystes que différentes analyses de l’embryon peuvent être faites (caryotype, typages HLA). Malheureusement, la loi Suisse interdit cette pratique. En l’absence de sélection embryonnaire pour éviter des grossesses multiples (interdit en Suisse), la culture prolongée a peu d’intérêt, hormis dans des indications précises.
Article original: http://www.chuv.ch/dgo/dgo_home/umr/dgo-fertilite/dgo_fer_prise_charge/dgo_fer_traitements.htm

Les raisons de la fragile fertilité des humains
Un bébé né après une transplantation utérine

Infertilité
En fonction de l'âge, il est conseillé de consulter après six mois ou une année de tentatives infructueuses pour mettre en route une grossesse. L'absence de règles pendant six mois sans grossesse doit aussi amener à consulter. Enfin, il est bon de se rappeler que dans la moitié des cas la cause de l'infertilité se trouve chez l'homme.