Un vaccin contre le cancer testé à Genève

De quoi on parle?
Les Hôpitaux universitaires de Genève testent, en collaboration avec la start-up MaxiVAX et l’EPFL, une vaccination novatrice contre le cancer. Au total, quinze patients bénéficieront de ce traitement expérimental mis en place par l’équipe du Dr Nicolas Mach, oncologue. Le vaccin permet de stimuler leur système immunitaire pour qu’il lutte contre les cellules cancéreuses.
Utiliser contre le cancer «des armes qui sont déjà dans le patient». Voilà, selon le Dr Nicolas Mach, oncologue aux Hôpitaux universitaires de Genève (HUG), le principe de base du produit thérapeutique pour lequel le premier essai clinique a débuté fin 2014 au sein du Centre d’oncologie des HUG. Le but est d’aider le système immunitaire à détruire la tumeur: on parle d’immunothérapie.
Quatre premiers patients, souffrant de cancer très avancé, en progression malgré les médicaments classiques, ont déjà reçu le traitement expérimental. Ils seront en tout quinze dans cette étude préliminaire que conduit le Dr Denis Migliorini. La piste suivie par l’équipe du Dr Mach consiste à «lancer» le système immunitaire à la poursuite des cellules cancéreuses en les lui présentant par des injections. C’est cet aspect d’«éducation» immunitaire qui permet de parler de technique de «vaccination thérapeutique». Contrairement à la vaccination habituelle, il s’agit de soigner et non de prévenir la maladie.
Reconnaître la cible
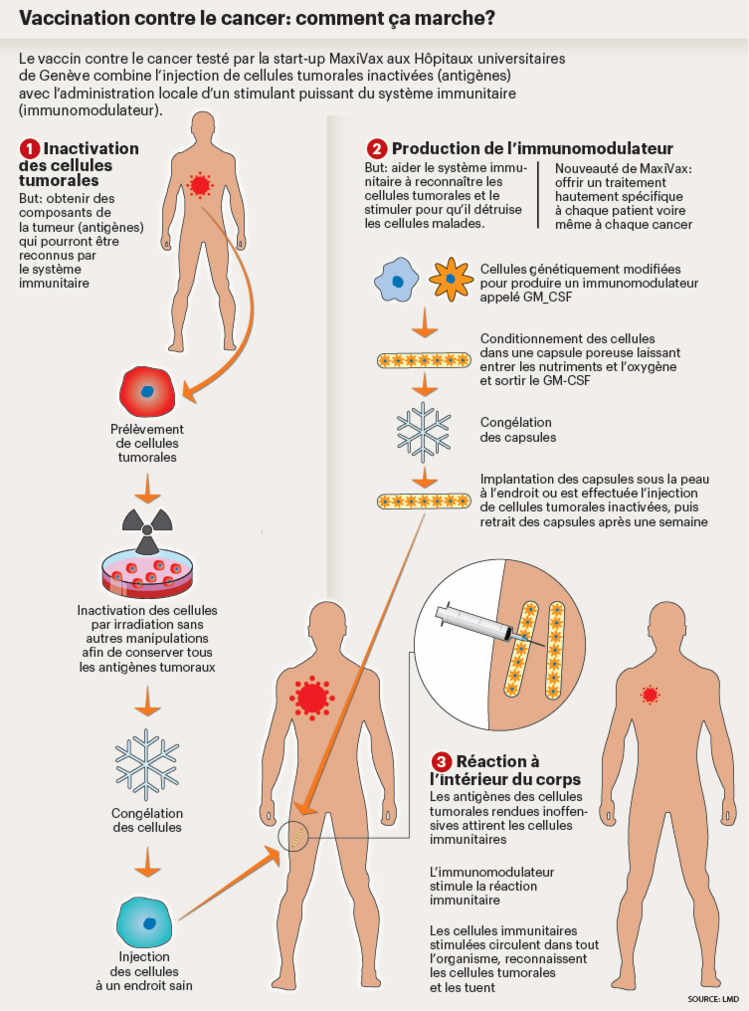
La méthode consiste donc à soumettre au système immunitaire des cellules de la tumeur du patient, rendues incapables de se diviser par irradiation. Ces cellules – qui mourront en une semaine – sont ensuite réinjectées sous la peau.
De nombreuses équipes dans le monde font de la recherche sur la vaccination anticancéreuse. Quelle est donc la nouveauté du processus des chercheurs genevois? «La majorité des autres équipes utilisent des morceaux de protéines anormales, caractéristiques d’un type de tumeur, détaille le Dr Mach. Pour notre part, nous avons choisi d’utiliser des cellules entières. L’avantage de la méthode est qu’elle fournit aux défenses immunitaires de l’organisme un répertoire de cibles complet. Elle peut par ailleurs s’appliquer à tout type de cancer. L’inconvénient est qu’elle oblige à faire du sur-mesure: on ne peut pas utiliser les cellules de la tumeur de Mme Y comme cibles pour le système immunitaire de M. X.»
Par ailleurs, le traitement n’est pas sans risque. La difficulté, en effet, est d’empêcher que le système immunitaire ne se retourne contre le patient lui-même, «car les cellules cancéreuses qu’on lui a présentées partagent de nombreux composants avec les cellules saines de l’organisme», explique le professeur Pierre-Yves Dietrich, chef du service d’oncologie des HUG. Les premiers patients sont donc étroitement surveillés.
«Doper» le système immunitaire
Injecter les cellules cancéreuses inactivées dans le corps rappelle le principe même de la vaccination mais n’est en soi pas suffisant. Une telle injection n’a en effet pas d’effet sur le système immunitaire. «Il faut parallèlement améliorer la capacité du système de défense de l’organisme à reconnaître les cellules malades et à les identifier comme une cible à détruire.» Il s’agit, en quelque sorte, de réussir à «doper» le système immunitaire.
Et c’est là que se trouve la deuxième particularité de l’essai genevois. Pour stimuler les défenses de l’organisme, l’équipe utilise une capsule longue comme une pointe de crayon. Ce dispositif médical, injecté sous la peau, contient des cellules humaines qui ne proviennent pas du patient. Ces cellules produisent un activateur puissant du système immunitaire, le GM-CSF. Cette protéine, sécrétée par les cellules encapsulées, va activer la reconnaissance par le système immunitaire des cellules cancéreuses qu’il devra détruire. Ce dispositif comporte aussi une membrane semi-perméable qui laisse sortir dans l’organisme du patient le GM-CSF produit, tout en empêchant le système immunitaire du patient de pénétrer à l’intérieur de la capsule et de détruire les cellules productrices de GM-CSF qui lui sont étrangères.
«Le traitement lui-même se réalise de manière ambulatoire, sans anesthésie compliquée. Il est répété six fois, explique encore le Dr Mach. On implante, sous la peau, à distance des sites tumoraux, deux capsules à un centimètre l’une de l’autre puis on injecte les cellules tumorales inactivées entre les deux. Une semaine après, on retire les capsules, et on enchaîne avec une seconde vaccination.»
Le processus s’est montré efficace chez la souris, comme l’explique encore le Dr Mach. «Nous sommes effectivement parvenus à susciter une immunité protectrice chez l’animal, détaille le chercheur. La grande majorité des animaux vaccinés avec cette technique ont développé des armes pour rejeter les cellules cancéreuses et n’ont pas développé de tumeur.» Des résultats assez prometteurs pour que MaxiVAX finance un premier essai clinique.
Le protocole d’étude a reçu l’aval de Swissmedic, l’autorité suisse de régulation des médicaments, et de la commission d’éthique du canton de Genève avant le recrutement des premiers patients souffrant d’un cancer avancé «réfractaires aux traitements disponibles», donc pour qui le risque pris en se soumettant à l’expérience n’est pas disproportionné par rapport à l’éventuel bénéfice attendu.
Les cellules et les capsules sont préparées dans le Laboratoire de thérapie cellulaire des HUG, structure spécialisée pour cette activité alors que les patients sont traités en ambulatoire au sein de l’Unité de recherche clinique de la Fondation Dr Henri Dubois-Ferrière Dinu Lipatti du Centre d’oncologie des HUG.
Stop ou encore?
Cependant, «il faut être très prudent, prévient le Dr Mach. Le but de l’essai que nous menons, dit de phase I – sur les 4 que comporte le processus de développement d’un médicament – est de tester la faisabilité et la tolérance du traitement. Il s’agit de vérifier si le traitement est administrable hors du laboratoire où il est développé et s’il ne cause pas d’effets secondaires graves immédiats qui seraient rédhibitoires.»
Pour l’instant, chez les quatre premiers patients qui bénéficient de ce traitement de pointe, «les résultats sont très intéressants en termes de faisabilité et de sécurité». Mais il faut être prudent avec ces informations encourageantes, car elles sont préliminaires, l’étude n’étant pas finalisée. Si celle-ci est positive, la suite du développement est la mise sur pied d’ici le début de l’année 2016 de plusieurs études de phase II, où, cette fois, l’efficacité du traitement sera évaluée dans certains types de tumeur comme ceux du cancer du poumon, du pancréas et de l’ovaire.

Mieux évaluer les essais cliniques

Les recherches se multiplient pour mieux traiter le cancer du pancréas

Un vaccin anti-cancer pour bientôt?
Des champs électriques contre le cancer du cerveau
Anticorps conjugués des résultats marquants contre certains cancers
Une nouvelle méthode pour détecter le cancer colorectal
Cancer du pancréas
Chaque année en Suisse, 1100 personnes développent un cancer du pancréas (carcinome pancréatique), ce qui correspond à environ 3% de toutes les maladies cancéreuses.