Opérer l’obésité, les techniques disponibles

Les traitements médicaux de l’obésité sont largement inefficaces lorsque cette dernière devient trop importante. La chirurgie est alors le seul traitement permettant non seulement une perte pondérale tangible et durable, mais également l’amélioration, voire la guérison complète des maladies liées à l’obésité, telles que le diabète de type 2 ou l’hypertension artérielle. C’est pourquoi on a de plus en plus recours à la chirurgie.
Quatre types d’intervention sont à l’heure actuelle couramment utilisés, chacun comportant ses propres avantages et inconvénients. A l’origine, on divisait ces opération en deux grands groupes: les interventions «restrictives», dont le but premier est de limiter les quantités de nourriture qui peuvent être ingérées par le malade, et les interventions «malabsorptives», qui limitent les capacités d’absorption des nutriments sans limiter la quantité ingérée.
La chirurgie a beaucoup évolué au cours des vingt dernières années et l’on différencie actuellement les interventions selon leurs mécanismes d’action. On distingue donc les interventions purement restrictives, les interventions à effets métaboliques ou hormonaux, les interventions créant une malabsorption de certains composants de la nourriture, et celles qui engendrent une malabsorption pour l’ensemble des aliments ingérés.
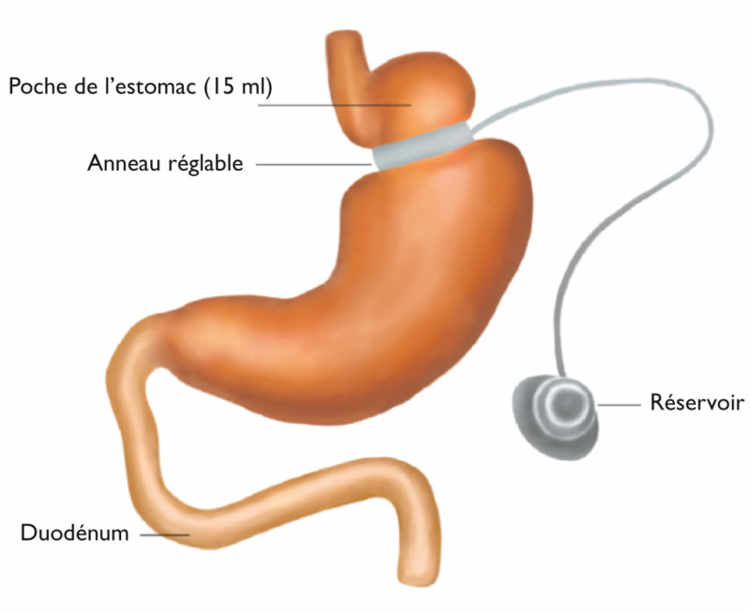
Cerclage gastrique
Dans le cadre d’un cerclage gastrique ajustable, le chirurgien place un anneau autour de la partie supérieure de l’estomac, le transformant en une sorte de sablier. L’anneau est relié à un réservoir implanté sous la peau, qui permet de le régler selon l’évolution du malade. Peu intrusive, cette opération permet une perte de poids satisfaisante en 12 à 36 mois chez la plupart des malades. Le cerclage gastrique est d’ailleurs considéré comme l’intervention la moins risquée de l’arsenal chirurgical.
Cependant, en raison des nombreuses complications à long terme, cette intervention est actuellement en nette perte de vitesse et ne représente plus que 5% environ des interventions réalisées en Europe.
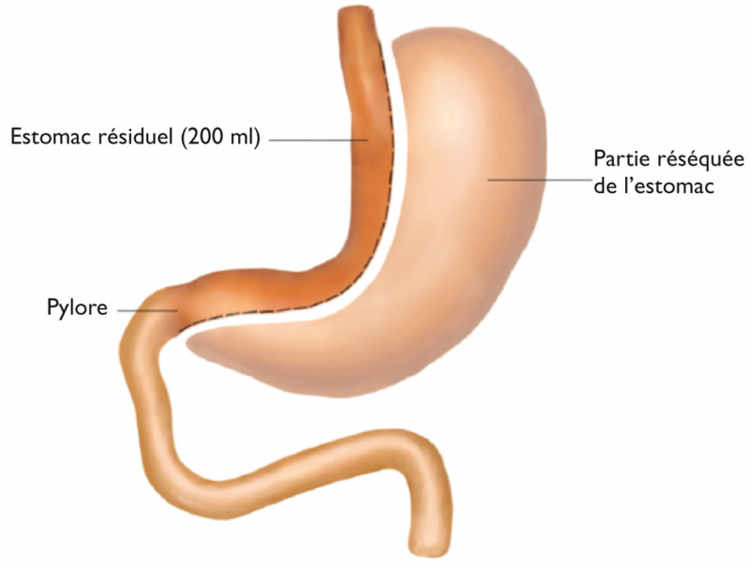
Gastrectomie en manchon
La gastrectomie en manchon (sleeve gastrectomy) est considérée comme une intervention relativement aisée et ne comportant que peu de risques, bien que certaines complications puissent être très difficiles à traiter. L’opération consiste à enlever la plus grande partie de l’estomac, limitant la partie fonctionnelle à un tube (manchon) étroit. Il s’agit d’une intervention irréversible, qui a l’avantage cependant de maintenir le passage des aliments dans tout le système digestif.
Malgré les incertitudes quant à son efficacité à long terme et ses risques de complications à long terme, la gastrectomie en manchon est, actuellement, parfois effectuée d’emblée pour les patients ne pouvant avoir recours au cerclage gastrique. Elle peut aussi être indiquée pour les patients à haut risque, ou comme intervention initiale chez des malades qui présentent une obésité extrême. Chez certains patients, elle peut être complétée après douze à dix-huit mois par une seconde intervention plus définitive.
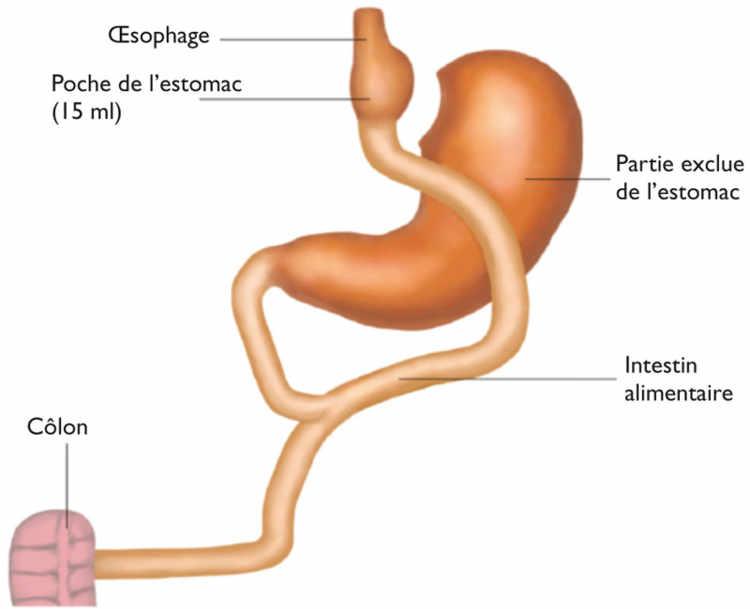
Bypass gastrique
Le bypass gastrique est la plus ancienne des interventions. Seule une petite poche dans la partie supérieure de l’estomac est conservée, le restant de l’estomac étant laissé au repos. Cette poche se vide directement dans l’intestin grêle, dont 1 mètre environ est ainsi court-circuité. Les aliments ne passent par conséquent plus par l’estomac, ni par la partie supérieure de l’intestin grêle.
Selon le professeur Michel Suter du CHUV, le bypass gastrique constitue le meilleur compromis, compte tenu de la perte pondérale qu’il permet et des risques qu’il entraîne. Comme pour toutes les techniques cependant, le bypass n’agit pas tout seul, en particulier à long terme. Pour le restant de sa vie, le malade doit adapter son alimentation, son comportement alimentaire, et augmenter son activité physique s’il entend que sa perte pondérale soit suffisante et durable.
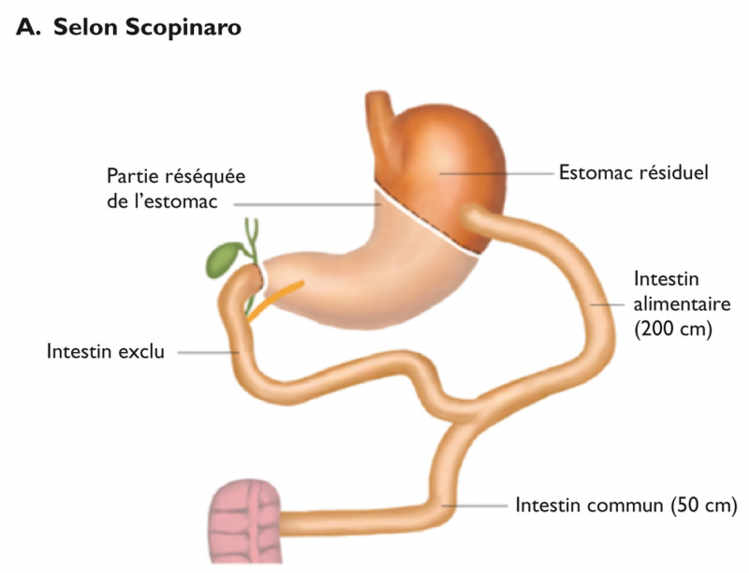
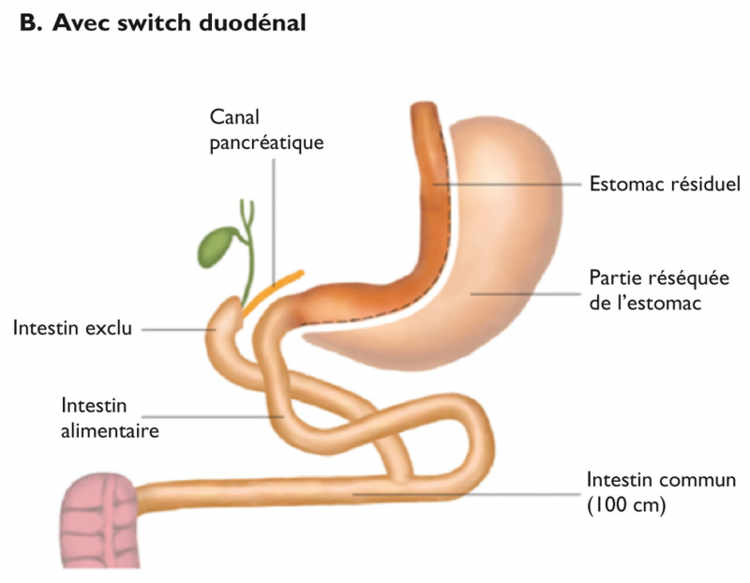
Dérivation bilio-pancréatique
Il existe deux variantes de dérivation bilio-pancréatique. Dans les deux cas, il s’agit de dévier les aliments d’une partie de l’estomac et de l’intestin grêle pour les isoler des sécrétions biliaires et pancréatiques. La première variante, développée par Nicola Scopinaro et qui porte son nom, dévie les aliments depuis le tiers supérieur (séparé du reste) de l’estomac jusqu’au milieu de l’intestin grêle, et les sucs digestifs presque jusque près de la fin de ce dernier. Efficace en termes de perte de poids, ce court-circuit important peut cependant entraîner des complications.
La seconde variante, appelée «dérivation biliopancréatique avec switch duodénal», a été développée dix ans plus tard afin de limiter les effets secondaires de sa grande sœur. L’opération est analogue à la gastrectomie en manchon évoquée plus haut, à la différence près qu’un conduit dévie les aliments depuis la sortie de l’estomac jusqu’au milieu de l’intestin grêle et les sucs digestifs sur une grande partie également.
Ces deux dérivations entraînent une malabsorption des aliments, en particulier les sucres complexes et les graisses. L’absorption des protéines est aussi en partie altérée, ce qui entraîne un risque de malnutrition chez les malades, incapables d’absorber suffisamment de protéines dans leur alimentation. La malabsorption s’associe à des selles plus fréquentes, molles, parfois franchement diarrhéiques, malodorantes, témoignant de la putréfaction bactérienne des résidus alimentaires par les bactéries du côlon.
En résumé
Même si certaines d’entre elles en donnent l’impression durant les premiers mois après l’opération, aucune intervention ne fonctionne toute seule, et chacune demande la collaboration du patient en ce qui concerne les modifications à apporter à sa vie quotidienne. Tous les patients ont besoin d’encouragements répétés du personnel soignant, et tous doivent pouvoir bénéficier de nouveaux conseils et d’une prise en charge appropriée en cas de réapparition des facteurs qui ont contribué au développement de l’obésité. L’obésité est une maladie chronique, et les interventions sont toutes potentiellement sources de complication, même après des années. Les malades opérés, quelle que soit l’intervention effectuée, ont besoin d’un suivi médical spécialisé pendant le restant de leur vie. De surcroît, ils doivent très souvent prendre à long terme certains suppléments de vitamines ou de minéraux.
Référence
Adapté de «Chirurgie bariatrique en 2013: principes, avantages et inconvénients des interventions à disposition», par Pr Michel Suter et Dr Vittorio Giusti, Service de chirurgie viscérale, CHUV, Lausanne. In Revue médicale suisse 2013;9:658-63, en collaboration avec les auteurs.

Médicaments contre l’obésité: comment en gérer l’arrêt?
L'Ozempic et ses effets sur la santé

Obésité
L’obésité est une maladie qui augmente le risque de survenue d’autres maladies et réduit l’espérance et la qualité de vie. Les patients atteints de cette accumulation anormale ou excessive de graisse corporelle nécessitent une prise en charge individualisée et à long terme, diététique et comportementale.